L’ovaire est, chez les plantes, les animaux et l’homme, l’organe femelle de la reproduction, dont le produit, l’ovule, après fécondation, devient l’œuf chez les ovipares et le fœtus chez les vivipares.
Anatomie et physiologie
Les ovaires sont les glandes génitales de la femme. Ces deux glandes symétriques sont situées dans le petit bassin, l’une à droite, l’autre à gauche contre la paroi latérale de la cavité pelvienne, en arrière du ligament large et de la trompe utérine. De forme ovoïde, ils mesurent de 3 à 4 cm de long, 2 cm de large et 1 cm d’épaisseur chez la femme adulte; leur grand axe est à peu près vertical. Leur consistance est ferme; leur surface, lisse chez la fillette, devient plus irrégulière chez la femme adulte. Après la cessation de la menstruation (ménopause), leur volume diminue.
Chaque ovaire est fixé dans sa position par des ligaments qui le relient au péritoine, à la trompe, à l’utérus; néanmoins, les ovaires sont des organes mobiles. L’irrigation est assurée par les artères ovariennes (branche de l’aorte abdominale) et utérine (branche de l’artère iliaque interne). Les veines se jettent dans la veine cave et dans la veine rénale. Les nerfs (plexus ovarien) proviennent du plexus intermésentérique, branche du plexus solaire.
Les sécrétions ovariennes
Sous la dépendance de l’hypophyse et de l’hypothalamus, les ovaires exercent une double fonction de sécrétion: leur sécrétion externe, de la puberté à la ménopause, est représentée par les ovules; leur sécrétion interne, par deux hormones sexuelles féminines : la folliculine et la progestérone.
LES OVULES
Les ovules se forment à partir d’un épithélium germinatif qui apparaît de très bonne heure chez l’embryon et qui provient d’un des trois feuillets embryonnaires, le mésoderme. Les éléments qui constituent cet épithélium se multiplient, s’organisent en cordons cellulaires nommés cordons de Pflüger, sur lesquels se différencient des cavités, les ovisacs ou follicules de De Graaf, renfermant chacun une cellule, nommée ovogonie. Cette dernière représente l’origine du futur ovule, dont la maturation se nomme ovogenèse.
Au cours de l’ovogenèse, chaque ovogonie se multiplie par division et devient un ovocyte, dit de premier ordre. Celui-ci accumule des substances nutritives et se transforme en ovocyte de deuxième ordre, puis en ovotide, et enfin en ovule par une succession de phases nommées réduction chromatique. Cette série de transformations réduit de moitié le nombre de chromosomes cellulaires (de 2n à n). Ce nombre ne sera reconstitué qu’au moment de la fécondation de l’ovule par le spermatozoïde, redonnant le chiffre normal n + n = 2 n.
Au contraire de l’homme, dont la production des spermatozoïdes est continue tout au long de la vie génitale, la femme possède à l’origine un nombre donné d’environ 400 000 follicules primordiaux dont un seul parvient à maturation à chaque cycle menstruel. Les autres s’atrophient.
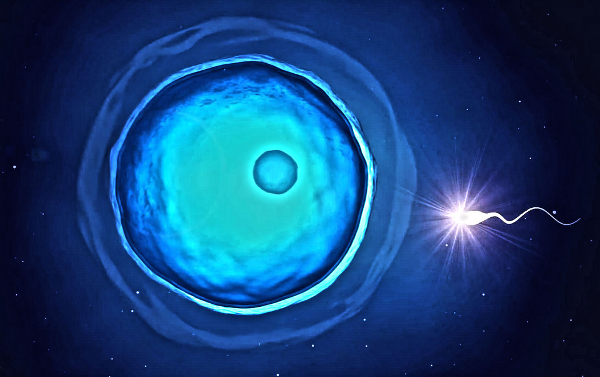
À la phase du cycle nommée ovulation, le follicule de De Graaf se rompt et libère l’ovule. Expulsé, celui-ci pénètre dans la trompe et chemine vers l’utérus, où il peut être alors fécondé.

LES HORMONES SEXUELLES
La sécrétion hormonale de l’ovaire est sous la dépendance des gonadotrophines, encore appelées gonadostimulines hypophysaires. La folliculine, ou œstrone, est sécrétée surtout par les cellules du follicule sous l’influence de la gonadostimuline A (FSH). La progestérone ou lutéine est sécrétée par le corps jaune et par le placenta sous l’influence de la gonadostimuline B (LH).
L’examen de l’ovaire
Les investigations médicales possibles sont nombreuses. Tout d’abord, l’examen clinique, qui fait préciser à la patiente la date de sa puberté et de l’établissement de sa menstruation, le rythme de cette dernière. L’examinateur note également les caractères morphologiques de la femme, le volume de ses seins mais surtout l’aspect des mamelons et des aréoles, la pilosité, les organes génitaux. Les ovaires peuvent être palpés à travers la paroi abdominale. À l’état normal, ce sont deux masses oblongues, résistantes et souples, situées de part et d’autre de l’utérus, et qui roulent sous les doigts.
La date de l’ovulation peut être déterminée au moyen de la courbe thermique. Celle-ci doit être relevée pendant au moins deux cycles menstruels consécutifs. On sait que la date de l’ovulation correspond soit au dernier jour d’hypothermie, soit au premier jour de l’ascension thermique. Les frottis vaginaux, l’aspect du col utérin subissent au cours du cycle des modifications décelables à l’examen. De même, la muqueuse utérine reflète fidèlement l’état hormonal ovarien et la biopsie apporte donc d’importants renseignements. Enfin, le dosage des hormones dans l’urine peut compléter ces investigations. On pratique le dosage des gonadotrophines, soit globalement (FSH + LH) soit de la gonadotrophine B seule (LH). Le dosage des stéroïdes hormonaux (œstrogènes et prégnandiol urinaires) est aisé dans l’urine: il est plus difficile dans le plasma sanguin.
Un examen spécial, la cœlioscopie abdominale, permet d’examiner de visu les ovaires. C’est une méthode d’endoscopie qui consiste à introduire dans la cavité abdominale, préalablement gonflée de gaz, un appareil d’optique à travers une courte incision (1 cm à 1,5 cm). Les ovaires et leurs ligaments sont nettement visibles, et l’observateur peut noter toutes les anomalies de volume ou de couleur. La cœlioscopie peut être complétée par une biopsie ovarienne. L’échographie est une autre technique d’investigation visuelle utilisée.
Les maladies ovariennes
Une des conséquences les plus importantes d’un dérèglement ovarien est la stérilité. En effet, pour l’ensemble des stérilités, on en reconnaît environ 20 % qui sont d’origine ovarienne. Les causes en sont alors soit une lésion organique, comme l’endométriose, qui est caractérisée par la présence au niveau de l’ovaire de petites masses de tissu utérin (endomètre), soit une perturbation neuro-endocrinienne par insuffisance ou absence de sécrétion hormonale hypophysaire. Deux cas peuvent alors s’observer: une absence d’ovulation; ou, après l’ovulation et même après la fécondation, une incapacité pour l’ovule de s’implanter, car il ne rencontre pas des conditions hormonales favorables.
L’ovaire peut être le siège de tumeurs bénignes ou malignes. Les tumeurs bénignes le plus souvent observées sont les kystes. Ils sont de taille variable, et leur contenu est séreux, sanguin, muqueux. Certains contiennent des débris embryonnaires. Les kystes de l’ovaire restent souvent longtemps ignorés mais, à la longue, des manifestations dues à la compression des organes abdomino-pelviens surviennent: des douleurs, une gêne vésicale, une constipation. Découvert, un kyste de l’ovaire doit être opéré. En effet, ses deux complications majeures sont graves: la dégénérescence cancéreuse et la torsion aiguë si le kyste est pédiculé. L’intervention consiste à enlever le kyste et la partie lésée de l’ovaire (ovariotomie) ou, lorsqu’il est impossible de dissocier la partie malade, à enlever l’ovaire (ovariectomie).
L’inflammation de l’ovaire, ou ovarite, est exceptionnellement isolée. Elle est en général associée à une inflammation des trompes utérines (salpingite), réalisant une salpingo-ovarite, qui est uni- ou bilatérale et succède le plus souvent, par voie de voisinage, à une infection de l’utérus.