Dermites de contact professionnelle: qu’est-ce que c’est ?
Les dermites de contact professionnelles correspondent à l’ensemble des affections de la peau (dermatoses) provoquées par un contact avec des substances manipulées au cours de l’activité professionnelle.
La dermite irritative de contact
C’est une réaction provoquée par l’application unique ou répétée d’agents chimiques irritants. Elle précède souvent l’eczéma de contact allergique (caractérisé généralement par des rougeurs, des suintements, des croûtes et des démangeaisons) car l’altération de la barrière cutanée facilite le passage des allergènes. Cette dermite apparaît précocement après le contact avec l’irritant.
L’eczéma de contact allergique
Il est dû à l’application sur la peau d’une substance déclenchant une réaction d’hypersensibilité retardée (réaction allergique). Cette réaction nécessite une sensibilisation préalable, c’est-à-dire qu’elle apparaîtra après des contacts répétés avec l’allergène.
L’urticaire de contact
C’est une éruption cutanée apparaissant très rapidement après le contact avec le produit responsable et disparaissant également rapidement après l’éviction du produit. Il s’agit soit d’une réaction non immunologique (c’est-à-dire ne faisant pas entrer de réaction entre antigène et anticorps), soit d’une réaction allergique.
La dermite de contact aux protéines
C’est une allergie de contact associant réactions retardées et réactions immédiates, c’est-à-dire eczéma chronique et poussées d’urticaire et/ou de vésicules, liées à la manipulation de protéines végétales ou animales sur un terrain atopique (favorable) ou une dermite d’irritation.
Dermites de contact professionnelles: d’où cela vient-il ?
C’est le contact de la peau avec un produit manipulé pendant le travail qui déclenche la dermite de contact.
Il est difficile de présenter l’ensemble des risques cutanés professionnels. Nous citerons ici les métiers les plus exposés ainsi que les substances le plus souvent retrouvées.
Professions à risque de dermite d’irritation ou d’eczéma
Le bâtiment :
maçons, peintres, carreleurs, poseurs de revêtements de sol, électriciens… sont les plus exposés.
L’allergie au chrome du ciment est la dermatose professionnelle la plus fréquente. Dans 25 % des cas, les sujets présentant une gale du ciment par allergie au chrome sont également allergiques au cobalt. Le ciment provoque des dermites à la fois par irritation et par allergie.
Les huiles de décoffrage, de même que les nombreux solvants ou diluants utilisés dans ces métiers sont la cause d’irritations. Parmi les autres substances responsables de dermite de contact dans le bâtiment, il faut citer la térébenthine, les pigments chez les peintres, les vernis, les colles, les ciments à base d’époxydes chez les carreleurs et poseurs de revêtements de sol, les accélérateurs du caoutchouc, les résines époxy et la colophane (soudure à l’étain) chez les électriciens.
La métallurgie:
Les métiers à risque sont ceux de la construction (fondeurs, soudeurs), de l’usinage (décolleteurs, tourneurs, fraiseurs), du revêtement (chromeurs, émailleurs). Cette catégorie professionnelle vient au premier ou deuxième rang selon les régions dans les consultations de dermatose professionnelle. Les substances responsables sont nombreuses. Il s’agit des métaux (galvanoplastie, soudure à l’arc), des résines époxy (collage des métaux), des résines phénoliques chez les fondeurs, des accélérateurs du caoutchouc chez les ouvriers de la construction automobile ou aéronautique.
Les huiles de coupe représentent un risque important et fréquent de dermites par irritation ou d’eczéma allergique. Ces huiles de coupe sont des mélanges complexes contenant de nombreux additifs ce qui rend l’enquête allergologique difficile.
Le personnel soignant :
médecins, dentistes, pharmaciens, kinésithérapeutes, infirmières, laborantines, aides-soignantes.
Les substances les plus fréquemment retrouvées sont les pénicillines synthétiques et en particulier l’ampicilline et l’amoxicilline chez les infirmières, les antiseptiques, très largement utilisés en milieu hospitalier, le formol employé comme désinfectant, les produits de nettoyage (détergents, lessives) employés souvent à trop forte concentration, ce qui explique les dermites par irritation chez les aides-soignantes et les agents hospitaliers.
Les gants en caoutchouc peuvent également être en cause. La profession de dentiste expose également au risque de dermites de contact du fait des nombreux produits utilisés (pâte dentaire, résines acryliques, amalgame…)
La coiffure :
C’est une profession particulièrement exposée, où l’on observe de fréquentes dermites d’irritation et des eczémas allergiques. Les produits irritants sont les liquides de permanente et les shampooings, trop détergents et responsables des dermites des shampouineuses, notamment en début d’apprentissage.
Les teintures capillaires à base de paraphénylène-diamine et paratoluène-diamine peuvent être source d’allergies cutanées mais d’autres allergènes sont à rechercher comme le nickel des instruments, les gants de caoutchouc, les parfums…
L’agriculture :
agriculteurs, jardiniers, horticulteurs, maraîchers, éleveurs, apiculteurs.
Les produits en cause peuvent être les végétaux eux-mêmes (primevère, chrysanthème…), les produits phytosanitaires, les antibiotiques, la pipérazine et les additifs d’aliments pour bétail, la graisse à traire, le caoutchouc…
Les matières plastiques:
Le risque cutané existe surtout au niveau de la mise en œuvre. Dans la grande majorité des cas, c’est la résine qui est responsable des réactions allergiques, non seulement par contact direct avec la peau, mais aussi à cause des vapeurs qu’elle dégage.
Les durcisseurs et les additifs peuvent également jouer un rôle. Les principales familles de matières plastiques responsables sont les résines époxy, très utilisées en milieu industriel (colles, circuits imprimés en électronique, peintures et vernis, ciments…), les résines phénoliques (colles à chaussures, moules de fonderie, stratifiés…), les résines aminoplastes (colles, vernis, moules de fonderie, objets stratifiés, agglomérés, apprêts pour tissus…), les résines alkyles (résines glycérophtaliques, peintures, vernis…), les polyuréthanes (mousses à usages divers, colles, peintures, vernis, caoutchoucs synthétiques…), les résines acryliques (prothèses dentaires, colles, peintures, vernis, encres d’imprimerie…), les résines polyesters…
Il faut encore citer les industries du textile, du cuir, du caoutchouc, de la chimie, du bois, l’imprimerie et l’alimentation, où peuvent s’observer des dermites de contact.
Professions à risque d’urticaire de contact
Ces professions sont également très nombreuses du fait de la diversité des produits en cause. Citons quelques exemples : vétérinaires, éleveurs, employés de laboratoires et d’animaleries… au contact de poils d’animaux et autres protéines animales, employés d’alimentation manipulant des produits animaux ou végétaux (fruits et légumes), chimistes, coiffeurs… et surtout personnel médical et paramédical utilisant des gants de latex.
L’allergie immédiate au latex est devenue un problème de santé publique du fait de sa grande fréquence et de sa gravité potentielle (hormis l’urticaire, risque d’asthme et de choc allergique).
Professions à risque de dermite de contact aux protéines
Ce sont les mêmes professions que pour l’urticaire de contact. Il s’agit essentiellement des métiers de la restauration et de l’alimentation et de ceux en contact avec les animaux. Les substances responsables sont les fruits, légumes, épices et plantes, les protéines animales (viandes, liquide amniotique, poissons…), les farines, les enzymes.
Dermites de contact professionnelles: epidémiologie
Les eczémas et les dermites de contact représentent les formes cliniques les plus fréquentes de dermatoses professionnelles.
La prévalence (nombre de cas anciens et nouveaux rapportés à une population totale) de l’eczéma varie de 1,7 à 6,3 % de la population générale. Les eczémas et les dermites de contact représentent 85 à 98% des dermatoses professionnelles. 20 à 34% des maladies professionnelles (selon les pays européens et les Etats-Unis) sont des dermatoses professionnelles. L’incidence (nombre de nouveaux cas apparus dans un temps donné, ici sur un an) des dermatoses professionnelles est évaluée à 0,5 – 0,7 cas pour 1000 travailleurs par an.
Les résultats d’une enquête
Une enquête effectuée en 1991 sur la fréquence des dermatoses professionnelles chimiques dans deux régions de l’ouest de la France, a permis de recueillir 1050 observations. L’extrapolation à la France situerait le nombre de dermatoses professionnelles chimiques, par an, à environ 15000 cas.
Par comparaison, plus de 700 déclarations de dermatoses professionnelles ont été faites et acceptées en 1995.
Dans la plupart des études, les mêmes secteurs d’activité à risque sont retrouvés : essentiellement le bâtiment, l’entretien et le nettoyage, la coiffure, la mécanique et la métallurgie, les personnels de santé, l’industrie des plastiques, l’agriculture.
La coiffure, la boulangerie, les professions de santé, l’alimentation et le travail des métaux sont les professions le plus souvent abandonnées, du fait d’un eczéma des mains.
Les principaux facteurs prédictifs d’apparition d’un eczéma des mains sont par ordre décroissant, des antécédents d’eczéma atopique dans l’enfance (surtout eczéma sévère, atteinte des mains), le sexe féminin (rôle des irritants au domicile) et le type et l’intensité de l’activité professionnelle.
Dermites de contact professionnelles: aspects cliniques
L’aspect clinique des lésions permettra d’orienter le diagnostic de la dermite de contact. La rythmicité par rapport au travail fera évoquer une cause professionnelle.
Dermite irritative de contact
Les symptômes ressentis sont des picotements ou des brûlures plus que du prurit (démangeaisons).
Aspect :
les lésions peuvent être :
- érythémateuses (rougeurs) ;
- érythémato-squameuses (rougeurs plus lamelles qui se détachent de la peau) ;
- rugueuses ;
- hyperkératosiques (épaississement de la peau ayant l’aspect d’une corne) ;
- crevassées.
Les symptômes :
les éléments majeurs orientant vers une dermite d’irritation sont l’apparition précoce des lésions après le contact avec l’irritant, une atteinte similaire chez les collègues de travail, une éruption à prédominance squameuse, hyperkératosique avec des fissures, une guérison sans plateau à l’arrêt de l’exposition à l’irritant et une limite nette des lésions au site d’application du produit.
Les localisations préférentielles:
sont le dos des mains (en particulier au niveau des articulations). La pulpite (atteinte de l’extrémité des doigts) avec amincissement et aspect lisse de la peau, disparition des empreintes digitales, est une forme particulière.
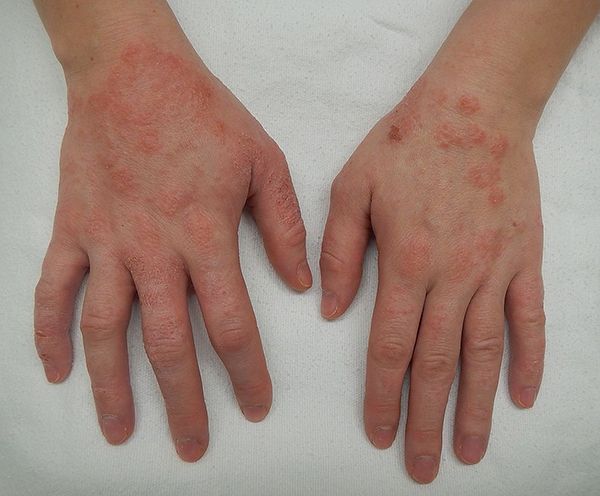
Eczéma de contact allergique
Aspect :
l’eczéma peut revêtir différents aspects cliniques :
- eczéma aigu avec érythème congestif, nombreuses vésicules (petites bulles remplies de liquide clair), suintement, bordure émiettée, puis formation de croûtes du fait du dessèchement des vésicules et du tarissement du suintement.
- eczéma sec avec lésions érythèmato-squameuses, peu ou pas de vésicules.
- eczéma « lichénifié », fait de placards grisâtres ou rose pâle avec accentuation du quadrillage dû à un grattage intense.
Les symptômes :
dans tous les cas, la démangeaison est importante, les lésions débordent souvent la zone de contact et il peut exister des éruptions à distance, dites secondes.
La localisation préférentielle:
se situe au niveau des mains puisque plus de 90% des dermatoses professionnelles sont des eczémas des mains. Le plus souvent, l’eczéma se localise au dos des mains et des doigts avec extension possible aux poignets et avant-bras. L’atteinte de la paume des mains est également possible. Dans l’acropulpite (inflammation des extrémités) avec fissures, les pulpes des doigts sont douloureuses, crevassées avec anomalies des ongles. L’eczéma de la face est souvent œdémateux notamment au niveau des paupières. La peau fine du visage et du cou réagit précocement aux allergènes transportés par les mains ou aéroportés (dans l’air ambiant).
L’urticaire de contact
Il s’agit d’une lésion papuleuse (en relief) et œdémateuse, prurigineuse (responsable de démangeaisons) apparaissant de quelques minutes à une heure après le contact avec le produit responsable et se dissipant rapidement si l’éviction du produit est effectuée à bref délai.
Localisation :
l’urticaire peut être localisée, se généraliser et parfois s’accompagner de manifestations respiratoires (rhinite, asthme), oculaires (conjonctivite), digestives (diarrhée, vomissements) ou générales (choc). La lésion cutanée est donc fugace et n’a rien à voir avec les lésions fixes d’un eczéma.
La dermite de contact aux protéines
L’aspect clinique, le plus souvent, est celui d’un eczéma chronique ou récidivant avec prurit et poussées d’urticaire ou de vésicules dans les minutes suivant le contact avec l’allergène. La dermite de contact aux protéines peut également succéder à une urticaire de contact à répétition avec apparition d’un eczéma secondaire.
Localisations:
Les mains et les avant-bras sont les localisations principales avec possibilité d’atteinte du visage et des zones découvertes. Lorsque l’allergène est volatil, comme par exemple la farine, la dermite peut être associée à des symptômes respiratoires et oculaires. Lorsque c’est un aliment qui est responsable de l’allergie de contact, son ingestion peut déclencher des manifestations digestives, un prurit de la muqueuse buccale ou un œdème.
Les différents aspects des dermites de contact ne sont cependant pas spécifiques d’une cause professionnelle et il faudra donc rechercher les autres causes de dermatose, qui peuvent être isolées ou s’associer.
- Dans la dermatite atopique, les manifestations cutanées ont souvent débuté dans la petite enfance et l’on retrouve des antécédents d’allergie personnelle ou familiale. L’évolution est autonome mais certaines activités professionnelles peuvent aggraver les lésions. En dehors des lésions des mains, on retrouve souvent un eczéma dans les plis de flexion et une sécheresse cutanée.
- La dysidrose est un eczéma particulier très prurigineux (avec démangeaisons), fait de vésicules dures, enchâssées dans l’épiderme sur les faces latérales des doigts, les paumes et parfois les plantes.
- L’eczéma nummulaire (c’est-à-dire en forme de pièces de monnaie) est caractérisé par des plaques érythémato-squameuses surtout sur le dos des mains, mais également sur le corps.
- L’eczéma hyperkératosique palmaire est favorisé par les traumatismes mécaniques au niveau des paumes et aux zones de pression.
- D’autres dermatoses peuvent simuler un eczéma de contact comme le psoriasis (caractérisé par une plaque arrondie avec des contours très nets, recouverte de grandes squames épaisses, blanches, que l’on peut gratter avec l’ongle lui faisant prendre au départ une teinte plus blanche, c’est ce qu’on appelle la « tache de bougie ») palmaire ou une mycose (champignon) chronique des mains.
- L’urticaire n’est pas non plus une lésion spécifique et le contact avec une substance externe n’est pas la cause la plus fréquente.
Dermites de contact professionnelles: diagnostic
Devant un patient suspect de dermite de contact professionnelle, le médecin s’attachera à préciser la forme clinique de la dermatose, puis à rechercher la cause professionnelle.
L’observation clinique
Elle permettra de suspecter, en fonction des aspects décrits au chapitre précédent, soit une dermite d’irritation, soit un eczéma de contact allergique, soit une urticaire, soit une dermite de contact aux protéines. Cette observation clinique associée à la recherche des antécédents personnels ou familiaux permettra le plus souvent d’éliminer d’autres causes de dermatose.
L’interrogatoire
Une fois le diagnostic de dermite de contact évoqué, l’interrogatoire minutieux et complet du patient permettra de suspecter une cause professionnelle. Il précisera l’activité professionnelle du patient, les produits qu’il manipule, les moyens de protection et notamment le type de gants et les produits de nettoyage utilisés.
L’interrogatoire précisera la date de début de la dermatose. A-t-elle débuté après le début de l’activité professionnelle ou suite à un changement de produits chimiques ? Le siège initial des lésions pourra orienter vers un contact professionnel. La rythmicité des lésions par rapport au travail est l’élément le plus important à rechercher.
La guérison de la dermatose après deux ou trois semaines de vacances et sa récidive après la reprise du travail, sont très en faveur d’une cause professionnelle. Cependant, d’autres dermatoses peuvent être aggravées par les irritants manipulés au travail et s’améliorer pendant les vacances. L’interrogatoire recherchera enfin l’existence de manifestations similaires chez les collègues de travail.
La collaboration du médecin du travail
Avec l’accord du patient, cette collaboration est souhaitable afin de connaître précisément le type d’activité professionnelle et la composition des produits manipulés grâce aux fiches de données de sécurité.
Le bilan allergologique
Une fois le diagnostic de dermite de contact professionnelle suspecté, le bilan allergologique permettra de le confirmer. Ce bilan repose sur des tests cutanés, de natures différentes, en fonction de la dermatose.
Tests « épicutanés » ou patch tests
S’il s’agit d’un eczéma de contact, les tests pratiqués seront des tests « épicutanés » (sur la peau) ou patch tests. Les substances à tester sont déposées sur un support non réactif appliqué sur la partie supérieure du dos, fixé par une bande adhésive.
Il s’agit d’un test occlusif dont le but est de reproduire une lésion d’eczéma localisé. Les tests sont retirés à la 48e heure, lus 30 minutes après et à la 96e heure, voire plus. Chaque substance est testée à une concentration et dans un véhicule précis.
Il existe plusieurs batteries de tests : la batterie standard européenne, qui regroupe les principaux allergènes de contact et parmi lesquels se trouvent de nombreux allergènes professionnels ; et les batteries spécialisées en fonction du métier du patient (coiffure, boulangerie, plastiques-colles, produits dentaires, huiles industrielles, produits de photographie, caoutchouc, colorants textiles, plantes-bois, antiseptiques-conservateurs-antioxydants, médicaments, métaux, pesticides, parfums-arômes…).
Les produits professionnels du patient pourront être testés après avoir vérifié le pH (symbole exprimant l’acidité de ces produits) et identifié grâce aux fiches de composition chimique du ou des allergènes potentiels, leur concentration et le véhicule du test.
Tests ouverts ou semi-ouverts
Lorsque la composition est inconnue, il est possible de pratiquer un test ouvert (open-test), sans occlusion ou un test semi-ouvert, méthode identique au test ouvert, mais celui-ci est recouvert après 20 minutes par un sparadrap.
Le test ouvert itératif (la substance est appliquée comme dans le test ouvert mais l’application est répétée deux fois par jour pendant sept jours) et le test d’usage (le produit incriminé est appliqué sur la peau où antérieurement l’eczéma s’était localisé) sont moins utilisés en pathologie professionnelle.
Les spot-tests sont des tests chimiques utilisant une réaction colorimétrique, qui permettent de détecter la présence de l’allergène dans les produits manipulés par le patient (principalement le nickel, les chromates, le formaldéhyde et les résines époxy). Il s’agit d’une aide pour apprécier la pertinence d’un test positif.
Les « prick tests » à lecture immédiate permettent d’explorer les urticaires (les tests ouverts sont également utilisés). Le « prick test » consiste à déposer une goutte de la substance sur la peau de l’avant-bras, qui est ensuite percée avec une petite pointe. La lecture se fait au bout de 20 minutes. En cas de positivité, il apparaît une papule (élevure entourée d’une rougeur). Des témoins positif et négatif sont nécessaires pour l’interprétation des résultats.
Les dermites de contact aux protéines sont explorées à la fois par « prick tests » et « patch tests », parfois après scarification de la peau. La lecture se fait à 20 minutes, puis à 24 heures.
L’interprétation des résultats des tests
Les résultats des tests sont interprétés selon des critères précis et permettent d’apprécier la nature irritative ou allergique de la réaction, ainsi que son intensité. Enfin, il est important de confronter la positivité des tests cutanés à l’histoire clinique et d’évaluer leur pertinence.
Il faut en effet savoir, si l’allergène qui a donné un test positif est réellement contenu dans un produit au contact du patient lors de son travail et si ce contact peut être responsable de la dermatose. Dans les dermites d’irritation, les tests cutanés sont négatifs ou donnent une réaction d’irritation alors que dans les eczémas de contact allergiques, ces tests reproduisent une image d’eczéma et sont pertinents avec la clinique.