Cancer bronchique : qu’est-ce que c’est ?
Le cancer bronchique touche l’appareil respiratoire. La cause principale de cette maladie grave est le tabac.
C’est le cancer qui a le plus progressé depuis la seconde guerre mondiale. Il est clairement établi que plus le tabagisme se développe, plus le nombre de cancers bronchiques augmente. Le cancer bronchique représente la première cause de mortalité par cancer dans le monde. Il touche jusqu’à présent davantage d’hommes que de femmes, mais ces dernières fumant de plus en plus, elles sont de plus en plus concernées.
Un cancer tueur
Le cancer bronchique est la cause de 900 000 décès masculins et de 230 000 décès féminins par an, à l’échelle mondiale. Sa fréquence augmente chez la femme et devient aux Etats-Unis la première cause de décès par cancer avant le cancer du sein. En France, le cancer bronchique tue environ 20 000 personnes par an.
Le cancer bronchique est le résultat de la transformation anarchique, dite encore maligne, des cellules qui composent normalement l’appareil respiratoire : les bronches essentiellement, les alvéoles pulmonaires parfois. Les cellules malignes prolifèrent de plus en plus et envahissent les bronches et les organes de voisinage : œsophage, vaisseaux, côtes, plèvre… Elles peuvent aussi diffuser à distance dans l’organisme : ce sont les métastases.
Même si les patients doivent garder espoir, il faut bien reconnaître que le cancer bronchique est une maladie grave, et difficile à soigner. La cause principale en est pourtant un toxique évitable : le tabac.
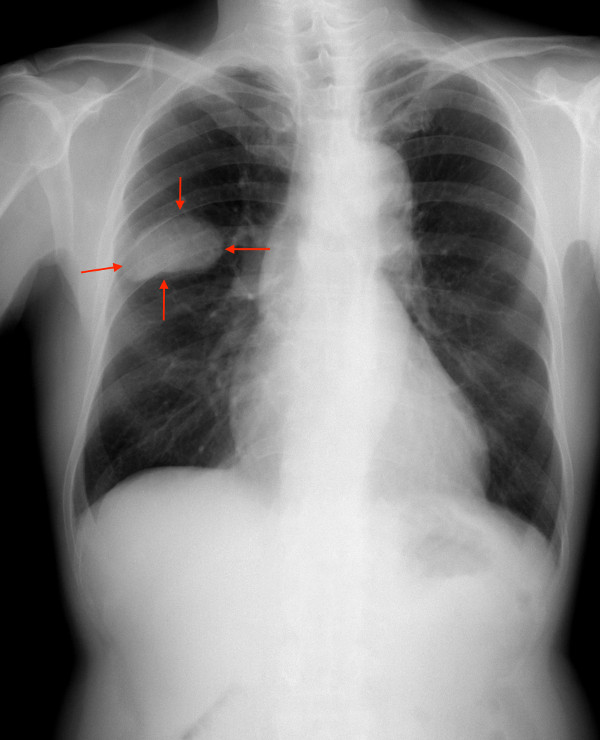
Cancer bronchique : comment le reconnaître ?
Le cancer bronchique est souvent diagnostiqué tardivement. Plusieurs signes, qui semblent peu graves, donnent pourtant l’alerte.
Le tabagisme, la profession, l’apparition ou l’aggravation de troubles (toux, essoufflement, crachats sanglants, modification de la voix…) sont autant de signes qui peuvent annoncer un cancer bronchique.
Un diagnostic trop tardif
Le cancer bronchique (CB) est diagnostiqué tardivement et cette situation est souvent décrite comme inéluctable par le public. En fait, la pratique montre que des signes existent souvent depuis plusieurs mois mais qu’ils sont restés négligés car ils paraissaient banals ou peu graves.
Il faut tenir compte des facteurs de risque pour un CB : le tabagisme et la profession (actuelle ou même ancienne).
Il existe des signes fonctionnels, c’est-à-dire des plaintes et des signes physiques qui peuvent faire évoquer un CB.
Toute modification des signes pré-existants chez un sujet à risque doit faire évoquer un CB.
Les signes annonciateurs
Chez un sujet à risque de par son tabagisme (ancienneté et niveau de consommation) et/ou sa profession, il faut être vigilant et ne pas hésiter à consulter et à pratiquer une radiographie thoracique dans les circonstances suivantes :
Modification de la toux : la toux devient sèche, quinteuse, elle perd le caractère productif que l’on constate habituellement chez le fumeur. Le sujet se met à tousser non seulement le matin mais aussi dans la journée. L’entourage remarque souvent ces modifications avant le patient car celui ci est habitué à sa toux et à ses crachats qu’il rattache à son tabagisme.
Aggravation de l’essoufflement.
Apparition de crachats sanglants. Aussi minimes soient-ils, les crachats sanglants (hémoptysies) ne sont pas normaux et doivent être signalés au médecin. Chez un sujet à risque, des stries sanglantes dans les crachats imposent un contrôle radiologique et endoscopique au même titre qu’un saignement plus abondant.
Modification de la voix.
Apparition de signes généraux : un amaigrissement involontaire, une fatigue profonde inexpliquée, une perte de l’appétit, un dégoût brutal du tabac, une température oscillante sans infection véritable.
Déformation des ongles qui deviennent bombants (hippocratisme digital).
Apparition d’un œdème du visage et du cou notamment le matin au lever, de veines superficielles sur la poitrine (syndrome cave supérieure).
Apparition de bruits anormaux lors de l’inspiration qui font évoquer un obstacle lié à la trachée et/ou les bronches.
Persistance de douleurs qui réveillent la nuit et résistent aux antalgiques (ex : une côte ou une vertèbre…).
Découverte d’un ganglion au niveau des creux situés au-dessus des clavicules (creux sus-claviculaires).
Transformations physiques (ou perturbations du bilan sanguin) secondaires à la sécrétion par les cellules tumorales de substances hormonales variées. On parle alors de syndromes paranéoplasiques : développement de la poitrine (gynécomastie), douleurs osseuses diffuses, pigmentation cutanée, anomalie du taux de sodium sans le sang…
Cancer bronchique : quels examens ?
Après la radiographie thoracique, un bilan complémentaire s’impose, avec, selon les cas et les indications du médecin : endoscopie, scanner, échographie abdominale, IRM…
Quand le médecin évoque un cancer bronchique, il faut d’emblée réaliser une radiographie thoracique. Cet examen simple et indolore pourra révéler une opacité tumorale qui imposera ensuite un bilan complémentaire coordonné par le pneumologue qui décidera quel examen réaliser en fonction du contexte.
Le bilan complémentaire a trois objectifs :
• prouver le cancer bronchique (CB) et en préciser les caractéristiques microscopiques (type histologique) ;
• évaluer l’extension du CB ;
• préciser l’opérabilité éventuelle du patient.
L’endoscopie bronchique
Pour prouver le CB et préciser son type histologique, l’endoscopie bronchique est l’examen essentiel. Il permettra dans la plupart des cas de visualiser la tumeur et de faire des prélèvements (biopsies) qui permettent de définir le type histologique.
Parfois les premières biopsies sont négatives et il est alors légitime d’effectuer une nouvelle endoscopie pour pratiquer de plus larges prélèvements. Dans certains cas, l’endoscopie ne permet pas le diagnostic car le CB est périphérique, c’est-à-dire non accessible par voie endobronchique ; il faudra alors proposer d’autres voies de recherche, compte tenu de l’absolue nécessité de définir le type histologique avant le traitement (biopsie sous scanner, prélèvement chirurgical, médiastinoscopie…).
Le scanner thoracique
Parallèlement à l’enquête histologique, il faut organiser le bilan d’extension du CB. En effet il faut distinguer l’extension loco-régionale (c’est-à-dire thoracique) du CB de son extension à distance (c’est-à-dire la recherche de métastases). Le scanner thoracique est à ce jour l’examen de référence pour le bilan d’extension loco-régionale du CB. Il va préciser la taille de la tumeur et ses rapports avec les organes voisins.
En fonction des résultats, on classera la tumeur T 1, 2, 3 ou 4. Le scanner thoracique pourra aussi mettre en évidence des ganglions (on parle alors d’adénopathies) dans certains territoires du thorax appelés les hiles ou le médiastin. En fonction des résultats on classera les ganglions N 0, 1, 2 ou 3 (N qui signifie « node », soit ganglion en anglais).
Le scanner thoracique visualise bien les ganglions mais il ne peut affirmer leur nature tumorale ou non. Dans certains cas il faudra alors réaliser un prélèvement chirurgical des adénopathies par médiastinoscopie (examen visualisant le médiastin).
Recherche des métastases : plusieurs examens
Dans le cancer bronchique, les métastases les plus fréquemment retrouvées se situent dans le foie, les surrénales, le cerveau et les os. Pour rechercher les éventuelles métastases à ces niveaux, le patient pourra effectuer les examens suivants :
• une échographie abdominale (ou coupes abdominales lors du scanner thoracique) ;
• un scanner cérébral ou un IRM (Imagerie par Résonance Magnétique) ;
• une scintigraphie osseuse.
Lorsque des métastases sont mises en évidence par ces explorations, le CB est classé M1 (M signifiant métastases) ; dans le cas contraire le CB est classé M0.
Un nouvel examen appelé TEP corps entier (tomographie à émission de positons ou PET scan des Anglo-Saxons) permettra peut-être à l’avenir d’explorer l’ensemble de l’organisme à la recherche de métastases. La TEP permettra ainsi de réaliser plus rapidement le bilan d’extension du CB en supprimant les examens complémentaires précités, mais cette stratégie doit encore faire l’objet d’une validation scientifique et économique. L’accès à la TEP sera toutefois difficile, vu la rareté de cet appareil en France à ce jour.
A l’issue du bilan d’extension, le CB sera classé selon les règles internationales en TNM puis en stades ; ces classements donnent une orientation sur le pronostic du patient et serviront à établir sa prise en charge thérapeutique.
Estimer l’opérabilité du patient
Pour les CBNPC localisés (stades I et II) la chirurgie est une option thérapeutique essentielle ; dans ce cas le patient aura encore un bilan pour estimer son « opérabilité ». Seront explorées ses fonctions cardiaques, vasculaires et surtout ventilatoires (Explorations Fonctionnelles Respiratoires au repos et à l’effort).
En fonction de tous ces résultats, le traitement pourra être proposé au patient. Il faut comprendre qu’il existe des situations où le CB est potentiellement extirpable par chirurgie (lésion résécable) mais que le patient ne pourra être opéré car un problème médical contre-indique l’intervention : insuffisance respiratoire, cardiopathie…
Cancer bronchique : comment cela marche-t-il ?
La cause principale du cancer bronchique est le tabagisme.
Comment le cancer s’installe
Sous l’effet des substances cancérigènes du tabac nommées carcinogènes, les cellules bronchiques se transforment progressivement selon les étapes suivantes :
- stade pré-cancéreux ;
- stade de cancer in situ (cancer très limité) ;
- stade de cancer invasif ;
- stade des métastases.
- Les mécanismes
On identifie actuellement de mieux en mieux les différents mécanismes qui :
- favorisent la transformation maligne : stimulation des gènes de la multiplication cellulaire maligne (les oncogènes), rôle des mutations chromosomiques ;
- empêchent les cellules de rester normales : inhibition des anti-oncogènes, arrêt de l’apoptose, c’est-à-dire de la mort cellulaire normale ;
- déclenchent la cancérisation : les carcinogènes.
Le rôle néfaste du tabac
Le tabac est un puissant carcinogène (plus de 40 substances cancérigènes : hydrocarbures polycycliques, acroléine, nitrosamines, arsenic, etc.).
D’autres substances carcinogènes sont maintenant connues : agents professionnels (amiante, nickel, oxyde de fer…) ou environnementaux (tabagisme passif, radiations…).
Le rôle néfaste du tabac est bien connu :
- Il n’y a pas de seuil de tabagisme en dessous duquel il n’y aurait pas de risque de cancer bronchique : c’est dire l’importance de ne jamais commencer à fumer (rappel : la nicotine rendant le fumeur dépendant à son insu… il est difficile de vraiment contrôler sa consommation).
- Le danger réside surtout dans l’ancienneté du tabagisme. Il n’est donc jamais trop tard pour arrêter de fumer.
- Le danger réside aussi dans la quantité de tabac fumé (estimation en paquets/années (PA) ; ex : 40 PA = 2 paquets/jour pendant 20 ans ou 1 paquet/jour pendant 40 ans).
- La profondeur de l’inhalation aggrave le risque. On décrit chez les fumeurs de cigarettes dites légères des inhalations plus profondes qui pourraient contribuer au développement de cancer des voies aériennes terminales.
Cancer bronchique : quel traitement ?
Il n’y a pas un traitement du cancer bronchique (CB) mais plutôt des combinaisons thérapeutiques entre différentes méthodes : chimiothérapie, radiothérapie, chirurgie.
Le traitement dépend du type de cancer, de son degré d’évolution et des éventuelles contre-indications concernant les modalités de traitement, notamment la chimiothérapie.
Les traitements du cancer bronchique (CB) dépendent du type histologique. Le classement TNM qui permet l’évaluation de l’extension tumorale (T), ganglionnaire (G) et metastasique (M) et en stades du CB conditionne aussi les traitements. Le patient doit être informé des options thérapeutiques prises au sein d’une unité de concertation pluridisciplinaire (UCP) et de leurs conséquences prévisibles.
Cancer bronchique à petites cellules
Le traitement d’un cancer bronchique à petites cellules (CBPC) comportera plusieurs mois de chimiothérapie (CT). A titre indicatif, les principaux protocoles de CT sont fournis mais des combinaisons différentes peuvent être proposées au patient en fonction de son état général et des problèmes associés : état cardiaque, rénal, neurologique…
Pour les CBPC localisés au thorax, la chimiothérapie sera associée à une radiothérapie thoracique (RT). Celle-ci sera administrée après 1 ou 2 cures de CT (CT/RT séquentielle) ou en même temps que la CT (CT/RT concomitante). Selon le schéma retenu, une cure de CT est administrée toutes les 3 à 4 semaines pour un total de 4 à 6 cures et la RT dure de 5 à 6 semaines. Lorsque les traitements par CT et RT ont permis d’obtenir une régression totale du CB (réponse complète ou RC), une radiothérapie cérébrale sera, sauf contre-indication, réalisée pour prévenir la survenue de métastases cérébrales ; on parle alors d’irradiation cérébrale préventive (prophylactique).
Pour les CBPC avec métastases (les stades diffus), le traitement reposera essentiellement sur la chimiothérapie. La radiothérapie sera utilisée à titre palliatif sur les sites métastatiques.
Cancer bronchique non à petites cellules
Les traitements des CBNPC dépendent plus particulièrement du classement TNM et des stades.
CBNPC de stades localisés (stades I, II)
La chirurgie sera, si elle est possible, le traitement optimal. On pratique la résection (ablation) d’un ou de 2 lobes (lobectomie) ou d’un poumon complet (pneumonectomie). L’objectif doit être la résection complète du cancer pour assurer le meilleur contrôle local de la maladie et augmenter la probabilité de guérison. L’hospitalisation dure en moyenne 10 jours. Une chimiothérapie sera parfois proposée en pré-opératoire pour diminuer le risque de métastases (CT d’induction) mais cette stratégie n’est pas encore complètement validée.
CBNPC localement avancés (stades IIIa et IIIb)
Les traitements comporteront le plus souvent des combinaisons de chimiothérapie et de radiothérapie, selon des modalités séquentielles ou concomitantes.
CBNPC de stades diffus (stades IV)
La chimiothérapie (CT) sera proposée après information du patient sur les effets secondaires prévisibles. Il a été démontré qu’elle apporte un soulagement des patients et prolonge de façon faible mais significative leur survie. Il n’y a pas à ce jour de schéma thérapeutique unanimement reconnu et il existe de nombreuses associations possibles.
Les médicaments utilisés, leurs doses et leurs rythmes d’administration seront adaptés à l’état initial du patient puis à sa tolérance. La CT sera administrée soit lors d’une hospitalisation d’un ou plusieurs jours (ex : J1 à J3) soit en ambulatoire (J1). Les cures seront répétées toutes les 4 semaines avec parfois des injections intermédiaires si les données hématologiques le permettent. Avec certaines CT (ex : les taxanes) une prémédication à base de cortisone est proposée avant les cures. Pour ces CBNPC de stades diffus, 6 cures sont le plus souvent envisagées. La radiothérapie sera utilisée à titre palliatif sur les sites métastatiques (os ou cerveau).
Afin d’organiser les différentes phases du traitement, des bilans intermédiaires d’évaluation sont souhaitables. Ils permettent de juger objectivement de la réponse aux traitements en cours – réponse complète (RC), réponse partielle (RP), maladie stable (MS), maladie progressive (MP) – et d’engager les phases thérapeutiques suivantes.
La chimiothérapie est contre-indiquée lorsque l’état général du patient est jugé trop altéré. Pour évaluer cet état général, on a recours à des grilles. Les plus utilisées sont l’échelle OMS (Organisation mondiale de la santé) ou l’index de Karnofsky.
Les complications prévisibles de la chimiothérapie doivent être expliquées au patient : chute des cheveux (alopécie), troubles digestifs, nécessité de bilans sanguins répétés, risque infectieux, risque hémorragique… Il faudra l’informer des situations à risque (fièvre lors de la chute des globules blancs) et des mesures à prendre dans ces cas (appel du médecin, hospitalisation).
En l’absence de contre-indication et en dehors des protocoles de recherche, la CT devra comporter un dérivé du platine et un autre médicament (polychimiothérapie).
Après 2 ou 3 cures une évaluation sera menée pour juger de la réponse à la CT (RC, RP, MS ou MP). En l’absence de réponse objective (RC ou RP) un second traitement ou un protocole de recherche pourront être discutés.
Des traitements préventifs des complications de la CT peuvent être mis en place : pour la toxicité digestive avec les anti-émétiques (sétrons et corticoïdes), pour la toxicité rénale avec les hydratations intraveineuses, pour la toxicité hématologique avec les facteurs de croissance (injections sous cutanés à domicile).
Cancer bronchique : vos questions
Quelle est la cause principale du cancer bronchique ?
Réponse sans ambiguïté : le tabac. Il contient une quantité très importante de substances cancérigènes. Il faut aussi citer la responsabilité de certains toxiques professionnels et du tabagisme passif.
Y a-t-il une quantité de tabac que l’on pourrait fumer sans risque de cancer bronchique ?
Il n’y a pas de seuil de consommation tabagique au-dessous duquel le risque de cancer bronchique n’existerait pas. La meilleure des protections est bien l’absence de tabagisme. Les risques augmentent avec l’ancienneté du tabagisme (plus on commence jeune à fumer, plus le risque est grand) et la quantité de tabac fumé.
Y a-t-il un ou des cancers bronchiques ?
On retient principalement 2 types de cancers bronchiques (CB) ; le CB non à petites cellules (le plus fréquent) et le CB à petites cellules (plus rare et plus sensible à la chimiothérapie). La distinction entre ces 2 types est importante pour le traitement mais aussi pour le pronostic (c’est-à-dire la durée de survie prévisible).
Quels sont les principaux signes qui doivent faire penser à un cancer bronchique ?
Chez les sujets à risques (fumeur, certaines professions) il faut être très vigilant face à l’apparition (ou la modification) d’une toux, d’un essoufflement ou de crachats sanglants même minimes. Il ne faut pas hésiter à demander un avis médical et à pratiquer une radiographie thoracique.
Pourquoi faut-il faire un bilan avant de traiter le cancer bronchique ?
Pour connaître l’extension du cancer bronchique au niveau du thorax (rôle du scanner) et des autres organes pouvant être atteints par des métastases (foie, cerveau, os, surrénales).
Pourquoi n’opère-t-on pas tous les cancers bronchiques ?
Le cancer bronchique à petites cellules est exceptionnellement opéré, il relève surtout d’un traitement médical (chimiothérapie et/ou radiothérapie). Le cancer bronchique non à petites cellules peut relever de la chirurgie sauf si l’état général du patient et/ou l’extension du cancer rendent impossibles la résection (l’ablation). Malheureusement seuls 25 % des patients atteints sont potentiellement candidats à la chirurgie car le plus souvent l’extension du cancer est trop importante.
Quels sont les effets secondaires de la chimiothérapie (CT) ?
Essentiellement une toxicité digestive (nausées, vomissements pendant ou après les cures) et hématologique (perte des globules blancs avec risque d’infection plus ou moins sévères). Votre médecin proposera une surveillance clinique pour traiter ou prévenir ces toxicités potentielles. Certains médicaments utilisés en CT présentent une toxicité spécifique (ex : œdème, allergie…). Votre médecin vous proposera une prémédication visant à prévenir ces effets secondaires.
Quels sont les effets secondaires de la radiothérapie (RT) ?
Essentiellement une toxicité œsophagienne (douleurs à l’alimentation, voire blocage total). Cette toxicité peut être majorée si une chimiothérapie (CT) est administrée en même temps que la radiothérapie (CT/RT concomitante). Des réactions cutanées peuvent également se produire (dermite). Il faut signaler rapidement tout événement survenant lors de vos séances de radiothérapie.
Pourquoi faut-il faire de nouveaux bilans en cours de traitement ?
Pour juger objectivement de l’évolution du cancer bronchique après une phase de traitement. Des résultats de ce bilan (ex : nouveau scanner ou nouvelle endoscopie) dépendra la suite du traitement : changement de chimiothérapie, chirurgie, radiothérapie…
Le pneumologue me propose de participer à un protocole de recherche thérapeutique. Dois-je accepter ?
Dans certaines situations de cancer bronchique, le meilleur traitement n’est pas encore bien codifié. Il est alors légitime et éthique de vous proposer de participer à un protocole de recherche thérapeutique. Vous pourrez peut-être en retirer un bénéfice personnel (ex : le traitement essayé s’avère efficace) et cela aidera de futurs patients à être mieux traités. Votre information doit être complète et compréhensible. On vous demandera de signer un « consentement éclairé » (loi sur la recherche). Vous pourrez toujours arrêter le protocole sans craindre pour la suite de votre prise en charge.
Cancer bronchique : types de cancer
Il existe deux types principaux de cancer bronchique (CB). Les CB non à petites cellules (CBNPC) et les CB à petites cellules (CBPC).
De nombreux éléments distinguent ces deux types de cancers bronchiques (symptômes, pronostique…) et leur traitement est différent.
Ces deux cancers bronchiques varient sur tous les plans : histologique (leurs aspects au microscope), clinique (symptômes), thérapeutique et aussi pronostique.
Les CBNPC représentent 80 % des cancers bronchiques, les CBPC 20 % (leur fréquence semble diminuer). Selon qu’il s’agit d’un CBNPC ou d’un CBPC, les traitements seront différents. La distinction est donc fondamentale pour la prise en charge thérapeutique du patient.
Au sein des CBNPC on distingue 4 sous-types principaux :
- Les CB épidermoïdes (50 à 60 % des cas) qui atteignent le plus souvent les bronches initiales (proximales). Ils concernent le plus souvent l’homme vers l’âge de 65 ans.
- Les adénocarcinomes (30 à 40 % des cas). Leur fréquence augmente nettement chez les femmes jeunes et l’on incrimine les cigarettes dites légères, les inhalations profondes, le tabac blond et les filtres.
- Les carcinomes à grandes cellules.
- Les carcinomes bronchiolo-alvéolaires. Cette forme particulière de CB entraîne rapidement une carence en oxygène (hypoxémie) et elle s’étend progressivement à l’ensemble du poumon.
Une croissance rapide
Seulement 25 % des patients atteints de CBNPC seront opérables (les stades localisés) car l’extension du cancer dans le thorax empêchera la plupart du temps la chirurgie pour les stades localement avancés (atteinte du cœur, de l’œsophage…).
Dans près de 40 % des cas, il existe déjà des métastases au moment du diagnostic du CB (les stades diffus).
Les CBPC ont une croissance rapide. Ils ont des caractéristiques dites « neuro-endocrines » qui les distinguent des CBNPC. Dans 70 % des cas, la maladie est déjà disséminée dans l’organisme au moment du diagnostic (les stades diffus) et, dans 10 à 20 % des cas, il existe des métastases cérébrales.
Lorsque le CBPC est limité au thorax (30 % des cas) on parle de CPC localisé mais la masse tumorale est souvent importante.
Les CBPC sont sensibles aux traitements médicamenteux (chimiothérapie) et au traitement par les rayons (radiothérapie) mais malheureusement cette sensibilité n’équivaut pas à une guérison car les rechutes sont très fréquentes et rapides (en moyenne dans l’année).

